La doctora Mercedes Martínez , profesora asociada de la Escuela de Medicina de la Universidad de Columbia en Nueva York y directora de trasplante intestinal en dicho programa y el doctor Pedro Rivas V., presidente y fundador de Fundahigado América , estaban conversando a través de video llamada , sobre el trasplante de hígado en niños, labor que la fundación viene a cabo en Latinoamérica y el Caribe desde hace varios años.
El primer punto que abordaron fue sobre las razones que pueden acarrear un trasplante de hígado a un niño, siendo la primera causa la atresia biliar, enfermedad de etiología desconocida, que consiste en el mal desarrollo de los conductos biliares del hígado, resultando en la obstrucción del flujo de bilis a la vesícula.
La doctora Martínez especificó los signos que indican a los padres que deben acudir a un hepatólogo:
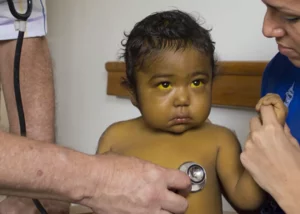
-Tono amarillento en la piel y ojos del niño, que persiste luego de las dos semanas de nacido.
-Heces de color muy claro, casi beige.
-Orina muy oscura.
Las metabólicas son otras de las razones por las que un niño puede enfermedades necesitar un trasplante hepático. Se trata de un compendio de padecimientos en los que al hígado le faltan enzimas para metabolizar los alimentos que el pequeño consume.
La tercera razón son las enfermedades colestásicas, que presentan los mismos síntomas que la atresia biliar, pero a diferencia de esta última, en ellas se conoce su origen. Señaló la doctora que la causa de las mismas es una mutación genética.
En las enfermedades colestásicas progresivas, uno de los padres transmite el gen al niño. En otros casos el gen muta por sí solo, lo que llaman una mutación nueva; y hay una tercera clase, las enfermedades intra hepáticas recesivas, en las que los dos padres son portadores de la mutación y se la transfieren al niño.
En el caso de las enfermedades intra hepáticas recesivas, continúa la doctora Martínez, existen tres tipos:
-La tipo 1. Se caracteriza por estar generalizada en el cuerpo, provoca problemas de crecimiento, pulmonares, pancreáticos y de entendimiento. Se puede trasplantar el hígado, pero los otros problemas sistémicos se mantendrán.
-La tipo 2. Está limitada al hígado. Puede ocasionar cirrosis y carcinoma hepatocelular. A diferencia de la Tipo 1, una vez trasplantado el hígado, el paciente se cura por completo.
-La tipo 3. Se manifiesta durante la adolescencia y la adultez, y es de curso más benigno que las anteriores.
La cuarta causa son los tumores hepáticos benignos y malignos. En este punto la perito aclaró que la primera clase de tumores anteriormente mencionados, son llamados así porque resultan “benignos” para el hígado, pero generan problemas cardíacos porque por lo general son de tipo vascular. Pueden requerir trasplante hepático muy temprano en la vida (entre los dos y los tres primeros meses de nacido el bebé).
Los hepatoblastomas (un tipo de tumor maligno) solo se manifiestan en niños menores de 4 años. Su progresión es rápida y uno de sus síntomas es la distensión del abdomen del infante. Requieren atención multidisciplinaria y son tratados de entrada con quimioterapia; de no responder favorablemente a la misma, es necesario el trasplante.
Otro tipo de tumor maligno es el carcinoma hepatocelular, mucho menos frecuente que los anteriores. Suele ser de origen metabólico y existen a su vez 2 tipos: uno que deviene de una cirrosis producto de una hepatitis C o de vías biliares obstruidas, y otro llamado hepatoma fibrolamelar, que se presenta en menores de 5 a 15 años de edad que toda su vida han tenido un hígado completamente saludable y de repente se ven afectados por el crecimiento de una masa muy grande que no responde a la quimioterapia, por lo que el trasplante se convierte en la única solución de no poderse extraer.
El fallo hepático agudo, provocado por una hepatitis A o por la ingesta excesiva de acetaminofén, también puede hacer que el trasplante de hígado sea necesario.
Cómo se decide qué paciente pediátrico es prioridad a la hora de un trasplante hepático.
El doctor Pedro Rivas V. comentó que existen dos scores basados en la sumatoria de un algoritmo que consta de 3 variables cuantitativas, que son la bilirrubina, el factor de coagulación en sangre y la albúmina.
Las dos primeras variables se usan en el algoritmo llamado Mell, aplicado a todas las personas mayores de 12 años, y sirven para determinar la función hepática inmediata.
Ahora bien, las tres variables son usadas en el algoritmo Pell, aplicado a los menores de 12 años, pues además de determinar la función hepática, también se debe calcular el grado de nutrición de su organismo, lo cual se hace por medio de la albúmina.
Existen otras variables de tipo cualitativo que básicamente son observadas como complicaciones de la enfermedad, apuntó el doctor Pedro Rivas V., que son las hemorragias digestivas, la encefalopatía, el prurito y el retardo del crecimiento.
Evaluación: determinando al candidato.
La evaluación consiste en un proceso informativo en el que los doctores determinan las indicaciones del trasplante, confirmando su necesidad.
Además se descartan las posibles contraindicaciones que podrían hacer que el procedimiento sea inconveniente para el paciente y se evalúa también el factor social, familiar y económico del niño.
Esto último es debido a que luego del trasplante se deben afrontar gastos que son de por vida, como la toma de ciertos medicamentos, la alimentación específica, la higiene, la asistencia a consulta y la capacidad y tiempo con el que cuentan los padres para atender las necesidades de un niño trasplantado.
La doctora Mercedes apuntó que el trasplante de hígado es un procedimiento que convierte una enfermedad aguda y letal, en una crónica que se puede controlar, mejorando la calidad de vida del paciente y en el caso de los niños alargando su expectativa exponencialmente siempre y cuando el factor social sea positivo, por eso es tan importante esta variable a la hora de la evaluación.
Posibles complicaciones luego del trasplante.
La doctora las dividió en dos grupos: las complicaciones agudas, que se presentan de 2 a 3 semanas luego de realizado el trasplante y son típicas de cualquier procedimiento quirúrgico, como el sangrado intestinal, las infecciones y los problemas vasculares propios del trasplante hepático, como por ejemplo las fugas biliares. Estas complicaciones agudas son llamadas también inmediatas o a corto plazo, pero existen otras que pueden surgir a mediano y largo plazo y las más importantes en este grupo son las producidas por infecciones virales que se manifiestan luego de las 3 o 4 semanas de la operación y a las que hay que tenerles especial atención porque con los inmunosupresores el organismo no cuenta con las defensas necesarias para afrontarlas y el tratamiento se dificulta.
Resultados: éxitos palpables.
Sobre los resultados del programa de trasplante, la doctora Mercedes se remitió a pruebas fácticas basadas en estadísticas: la sobrevivencia a un año de la operación está por encima del 90%; a los cinco años es de 85%.
El producto final de todo este esfuerzo conjunto son niños que pueden llevar a cabo una vida normal y llegar a ser adultos capaces de formar su propia familia. Concluyó la doctora Mercedes que los resultados son extraordinarios.
Lisayde de Jesús Santamaría